کلینیک زارعی خدمات متنوعی در زمینه بیماری های نشیمنگاهی را ارائه می دهد. در ادامه فهرستی از خدمات و شرح کوتاه هرکدام:
| بیماری | شرح خدمات در کلینیک زارعی |
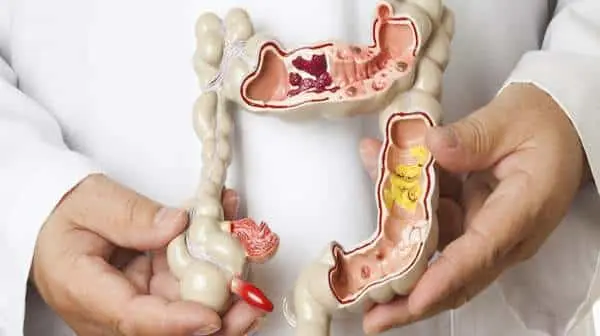
| لیزر بواسیر (هموروئید) | درمان قطعی هموروئید داخلی و خارجی با لیزر، روش سرپایی، بدون بی هوشی کلی، با زمان عمل کوتاه. |
| لیزر فیستول | تشخیص و درمان فیستول ساده و پیچیده با روش لیزر توسط جراح متخصص. |
| لیزر کیست مویی (سینوس پیلونیدال) | تخلیه و درمان کیست مویی با لیزر کم تهاجمی، بدون برش بزرگ و با زمان بهبود کوتاه تر. |
| لیزر زگیل تناسلی (مقعدی / تناسلی) | برداشتن زائده های زگیلی با لیزر، به ویژه زگیل های مقعدی یا اطراف آن بدون آسیب بافت اطراف. |
| لیزر شقاق مقعدی (فیشر مقعد) | التیام زخم شقاق با لیزر، تحریک ترمیم بافت، کاهش درد و تسریع بهبودی. |
لیزر بواسیر (هموروئید) روش خوبی است؟ چرا و چگونه؟
مزایا و ویژگی های لیزر بواسیر در کلینیک زارعی عبارتند از:
- روش سرپایی و نیازی به بستری شدن ندارد.
- انجام تحت بی حسی موضعی، نیازی به بیهوشی کامل نیست.
- بدون برش و بدون نیاز به بخیه بزرگ
- کنار گذاشتن پانسمان های طولانی مدت
- درد و خونریزی بسیار کم در مقایسه با جراحی باز
- زمان انجام عمل کوتاه (معمولاً بین ۲۰ تا ۴۵ دقیقه)
- زمان بهبودی سریعتر
کاهش احتمال عوارض مانند بی اختیاری دفع مدفوع نیز از مزایا بزرگ این روش است. کلینیک زارعی ادعا کرده است که بعد از لیزر احتمال بی اختیاری عملاً صفر است.
روند درمان در کلینیک زارعی
1. مشاوره اولیه و معاینه حضوری یا آنلاین
- تشخیص نوع هموروئید (داخلی، خارجی، درجات)
- بررسی وضعیت بیمار (سابقه بیماری، فشار مقعدی، شرایط عمومی)
2. آماده سازی محل عمل
- شستشوی موضع
- بی حسی موضعی
3. تابش لیزر بر روی بافت هموروئیدی
- سوزاندن بافت اضافی و بستن رگ های تغذیه کننده
- بدون ایجاد برش وسیع
4. کنترل و مراقبت بعد از عمل
- توصیه به مصرف ملین ها، مایعات
- اجتناب از یبوست
- نشستن در لگن آب گرم
- پیگیری و معاینه پس از عمل
نکات هزینه و محدودیت ها
هزینه لیزر بواسیر در سال ۱۴۰۴ در کلینیک زارعی از حدود ۵ میلیون تومان به بالا است.
هزینه دقیق بستگی به درجه، بزرگی هموروئید و وضعیت بیمار دارد.
لیزر بواسیر در کلینیک زارعی به عنوان روش تخصصی ارائه می شود و گفته شده که جراحی سنتی در این مرکز انجام نمی شود.
راه پایدار | خدمات کلینیک زارعی در حوزه بیماری های مقعدی با لیزر
در موارد خیلی پیشرفته یا همراه با ضایعات جانبی، ممکن است روش های کمکی لازم باشد.
- ۱۱۲ بازديد
- ۰ ۰
- ۰ نظر