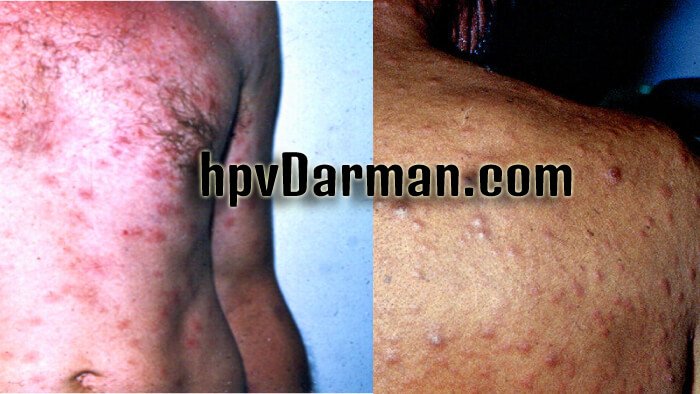
زگیل تناسلی زیر شاخه ای از بیماریهای STI و ناشی از ویروس پاپیلومای انسانی (HPV) می باشد. درست است که درمان قطعی برای ویروس اچ پی وی HPV وجود ندارد و فقط عوارض ناشی از آن مانند زائده ها و زخم ها قابل درمان هستند ولی امروزه روش های نوینی جهت درمان زگیل تناسلی وجود دارد. زگیل تناسلی مانند سطحی برجسته به صورت تکی یا خوشه ای در ناحیه تناسلی ظاهر می شود. بعضی از زگیل های دستگاه تناسلی آنقدر کوچک هستند که نمی توانید آنها را ببینید. برخی دیگر در داخل ناحیه تناسلی رشد می کنند و ممکن است با گذشت زمان و عدم درمان وضعیت ناخوشایندی به وجود آورند. در ادامه به بررسی انواع زگیل های تناسلی می پردازیم.
درصد ابتلا به زگیل تناسلی در چه کسانی بیشتر است؟
طبق اظهارات رئیس انجمن علمی مددکاران اجتماعی ایران ، اگرچه بسیاری از مبتلایان از بیماری خود آگاهی ندارند ولی تاکنون دست کم یک میلیون ایرانی به زگیل تناسلی مبتلا شدهاند. روند صعودی نمودار این عارضه نگرانی های زیادی برای دولت و مردم ایجاد کرده است. کما اینکه بسیاری از افراد اطلاعات درست و کاملی از این بیماری ندارند و شاید حتی اسمی هم از آن نشنیده باشند.
به دنبال این گزارش این عارضه زگیل تناسلی یک بیماری خطرناک می باشد که خطر شیوع آن حتی از ایدز هم بیشتر است. وی همچنین مدعی شد که سال گذشته روزانه یک تا دو نفر از مبتلایان برای درمان مراجعه میکردند، اما امسال این رقم به ۱۰ تا ۱۵مرد در یک روز رسیده است.
آمار برجسته این بیماری بیشتر در قاره آمریکا نمایان است بطوریکه سالانه 400/000 آمریکایی به زگیل تناسلی و ویروس پاپیلوم انسانی (اچ پی وی) مبتلا می شوند. عارضه زگیل تناسلی در مردان نسبت به زنان شایع تر است.
نشانه ها و علائم زگیل تناسلی چیست؟
همانطور که پیشتر به آن اشاره کردیم، زگیل های تناسلی معمولاً به عنوان یک برجستگی کوچک یا خوشه ای در ناحیه تناسلی ظاهر می شوند. ممکن است رنگی خاکستری یا مایل به قرمز داشته باشند. جنس زگیل ها گوشتی است و می توانند صاف یا شبیه گل کلم باشند. بعضی از زگیل های دستگاه تناسلی آنقدر کوچک هستند که توسط چشم انسان قابل دیدن نیستند.
آنها یکی از شایع ترین بیماری های مقاربتی (STD) هستند.
محل رشد زگیل تناسلی در زنان
زمینه ی رشد این زائده در بدن زنان در قسمت های زیر فراهم است:
- داخل مهبل
- لبه ی بیرونی واژن (ولو) ، دهانه رحم یا کشاله ران
- داخل یا اطراف مقعد
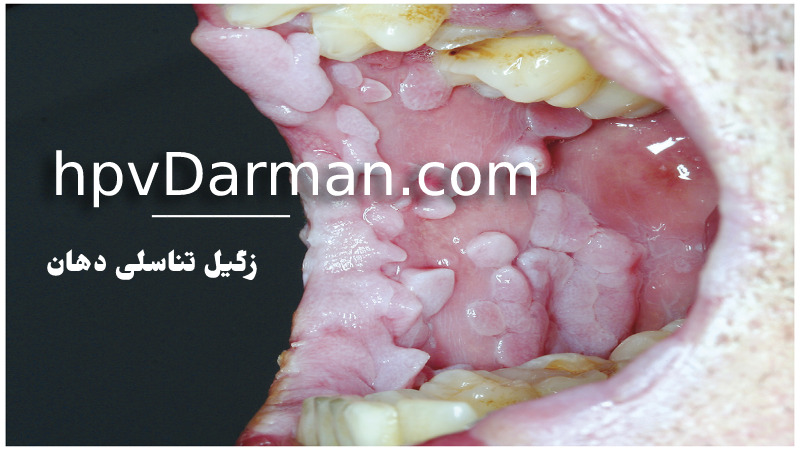
- روی لب ، دهان ، زبان یا گلو
محل رشد زگیل تناسلی در مردان
زمینه ی رشد این زائده در بدن مردان در قسمت های زیر فراهم است:
- روی آلت تناسلی
- روی ران و کشاله ران
- داخل یا اطراف مقعد
- روی لب ، دهان ، زبان یا گلو
*این مورد زگیل تناسلی در مردان و زنان بسیار نادر است و فقط از طریق رابطه جنسی دهانی با فرد مبتلا منتقل می شود*
چه عواملی احتمال ابتلا به ویروس را افزایش می دهند ؟
هر شخصی که از نظر جنسی فعال باشد (هم مردان و هم زنان) می تواند به عنوان یک فرد ناقل اچ پی وی hpv آن را دریافت یا پخش کند. برخی از موارد می توانند درصد ابتلا شما را به زگیل دستگاه تناسلی افزایش دهد. مانند:
- داشتن بیش از یک شریک جنسی (برای هر فرد در رابطه)
- بارداری
- داشتن سیستم ایمنی ضعیف یا آسیب دیده
- سیگار کشیدن
واکسن زگیل تناسلی چیست و هر چند وقت یکبار باید تزریق شود؟
برای درمان بیماری اچ پی وی افراد در بازه سنی 9 تا 26 سال ” واکسن اچ پی وی ” وجود دارد. واکسن گارداسیل نیز به عنوان اولین واکسن برای درمان اچ پی وی در سال 2006 اختراع شد. واکسن گارداسیل درمان 4 نوع اچ پی وی را تحت پوشش قرار می دهد.
در رابطه با واکسن اچ پی وی: شما آن را در 3 مرحله تزریق به مدت یک دوره 6 ماهه دریافت می کنید. یا اینکه می توانید تا قبل از سن 15 سالگی، 2 تزریق با همان دوز افراد بزرگسال داشته باشید. برای اینکه این واکسن عملکرد قطعی داشته باشد ، حتما باید قبل از مبتلا شدن و پخش کردن بیماری تزریق شود. اگر قبلاً به برخی از سویه های HPV آلوده شده باشید ، واکسن در محافظت از بدن شما نقشی ندارد.
روش های پیشگیری از راههای انتقال زگیل تناسلی
بهترین راه برای جلوگیری از ابتلا به زگیل تناسلی یا هر نوع بیماریهای مقاربتی (STI) عدم رابطه جنسی واژینال ، دهانی و مقعدی با فردی است که از سلامت جسمی او اطلاعی ندارید.
با رعایت موارد زیر خطر ابتلا به STI را کاهش دهید:
دریافت واکسن HPV
سازمان غذا و داروی آمریکا (FDA) تزریق واکسن HPV را برای افراد 9 تا 45 ساله ضروری کرد. واکسن HPV در برابر انواع HPV اچ پی وی که عامل بیشتر زگیل های تناسلی و سرطان دهانه رحم می باشد، محافظت می کند. یک کلینیک معتبر در شهر زندگی فعلی خود پیدا کنید تا برایتان تزریق درست واکسن انجام دهد
هنگام برقراری رابطه از کاندوم استفاده کنید
کاندوم بهترین راه برای پیشگیری از ابتلا به STI هنگام رابطه جنسی است. قبل از اینکه آلت تناسلی مرد دهانه واژن ، دهان یا مقعد را لمس کند ، مطمئن شوید که کاندوم را درست قرار دادید. HPV ، ویروسی است که می تواند قسمت هایی از پوست را که کاندوم نمی پوشاند آلوده کند. زیرا یکی از راه های انتقال تماس مستقیم از پوست به پوست است. در زنان سایر روش های پیشگیری از بارداری ، مانند قرص های ضد بارداری ، تزریق ، ایمپلنت یا دیافراگم ، شما را از STI محافظت نمی کند.
خودتان را تست کنید!
آزمایش دهید که مطمئن شوید شما و شریک زندگی تان مبتلا به هر کدام از بیماریهای مقاربتی نیستید. رابطه جنسی خود را محدود کنید: برقراری رابطه جنسی با تنها یک شخص می تواند خطر ابتلا به STI را کاهش دهد.
دوش واژینال نگیرید
دوش واژینال (شستن واژن بطور مداوم با مواد شوینده که خاصیت صابونی دارند) برخی از باکتری های طبیعی واژن را از بین می برد و باعث عفونت واژن می شود. این عمل ممکن است خطر ابتلا به STI را افزایش دهد.
از میزان مصرف الکل خود آگاه باشید
کنترل نوشیدنی خود را حفظ کنید برخی افراد مصرف الکل بالا یا مواد مخدر دارند. کسی که در اثر مصرف مشروبات الکلی هوشیاری ندارد و مواد مخدر مصرف می کند، قادر به درک آنچه اتفاق می افتد نیست و این روند می تواند شما را در معرض خطر تجاوز جنسی قرار دهد.
روش های درمان زگیل تناسلی
همانطور که در ابتدا به آن اشاره کردیم، برای ویروس اچ پی وی درمان قطعی وجود ندارد ، اما زگیل های دستگاه تناسلی قابل درمان هستند. اگر تصمیم دارید که زگیل ها را به صورت قطعی از بین ببرید، از داروهای بدون نسخه استفاده نکنید زیرا تاثیر مفیدی ندارند. در اصل یکی از مهمترین روندهای درمان مراجعه به یک مرکز اچ پی وی معتبر و پزشک متخصص است.
روشهای زیر، زیر مجموعه ای از گزینه های درمان هستند:
- سوزاندن با جریان الکتریکی
- جراحی کرایو یا زگیل انجماد
- درمان با لیزر
- برش یا قطع زگیل
- تزریقات یا درمان دارویی زگیل تناسلی
منبع :
http://laserhemoroid.ir/